Новости онкологии «А вот был у меня случай…», или «Охотничьи записки» онкологов
28.03.2023



Рак легкого занимает 3-е место среди впервые выявленных случаев ЗНО в России и 1-е место по смертности. На немелкоклеточный рак легкого (НМРЛ) приходится до 85% всех новых случаев, причем около трети пациентов выявляются в III стадии – а это весьма гетерогенное заболевание, при котором могут быть показаны различные варианты радикального комплексного лечения. Так, пациенты с клинической IIIA стадией считаются условно операбельными, тогда как IIIB и IIIC являются в подавляющем большинстве случаев нерезектабельными, и вот тогда пациентам в удовлетворительном общем состоянии (ECOG 0-1 балл) рекомендуется проведение одновременной химиолучевой терапии (ХЛТ).
Всем практикующим радиотерапевтам хорошо известна эта сложная категория пациентов, когда зачастую доктор сталкивается с различного рода проблемами в связи с состоянием пациента, сопутствующей соматической патологией, ограничивающими факторами при планировании и лечении пациентов с подобным диагнозом.
Одной из довольно часто встречающихся проблем является распад опухоли. Согласитесь, мы все отказывали подобным пациентам в проведении не только радикальной ХЛТ, но и даже порой и паллиативного лечения, опасаясь кровотечения, абсцедирования и т.д. Как поступить доктору в этой ситуации? Что предпринять? Пойти ли путем отказа от проведения лучевого лечения и оставаться с чистой совестью в стороне – или приложить усилия и попытаться помочь, осознавая и учитывая все риски возможных крайне опасных осложнений и ухудшения состояния пациента? Особенно остро эта дилемма возникает у соматически сохранных пациентов, многим из которых часто в лечении отказывают необоснованно.
Мы предлагаем пример клинического случая из нашего диспансера, возможно, кого-то из докторов, занимающихся данной проблемой, он заинтересует и подведет к мысли, что не все так однозначно, и в итоге убедит как минимум рассмотреть проведение лучевого лечения пациентам с явлениями распада в первичном очаге.
В июле 2021 г. пациент Р., 59 лет, обратился в ГБУЗ «ООД» г. Пенза с целью дообследования по поводу подозрения на опухоль правого легкого. В итоге был установлен диагноз: центральный рак верхней доли правого легкого сT4N2M0G3 – IIIB стадии (гистологическое заключение – низкодифференцированный плоскоклеточный рак), II А кл. гр., Код по МКБ-10: C34.0, TNM 8 ED, AJCC. ECOG 0-1. Из сопутствующих заболеваний: неходжкинская лимфома мелкоклеточная (диффузная), 4А стадия, ремиссия с 2013 года. Гипертоническая болезнь II ст., риск IV. Атеросклероз сосудов нижних конечностей со стенозированием. Хронический бронхит в стадии ремиссии. Многоузловой зоб, эутиреоз. ХОБЛ.
По данным КТ ОГК от 30.06.2021 г. в верхней доле правого легкого – образование с неровными бугристыми контурами 5,9×7,2×7,4 см, конгломерат лимфоузлов средостения 4,4×7,3×7,9 см, параортальная группа л/узлов 1,3×4,8×2,6 см.
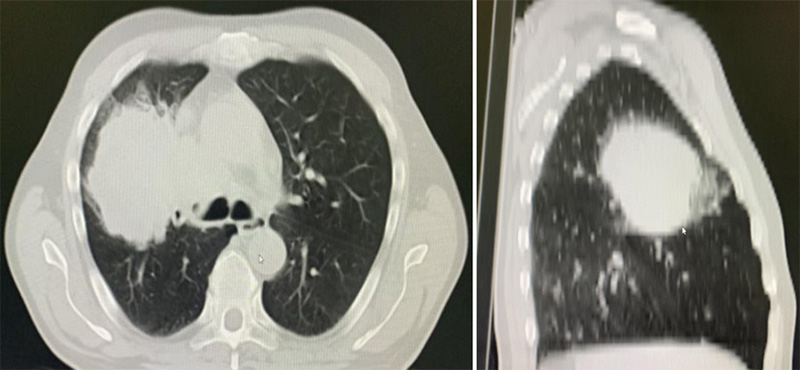
Рисунок 1. Данные КТ ОГК на момент диагностики.
Был обсужден междисциплинарным консилиумом 20.07.2021 г., рекомендовано проведение одновременной ХЛТ. 9 августа 2021 г. пациент поступил в отделение радиотерапии ГБУЗ «ООД» г. Пенза с целью проведения одновременной химиолучевой терапии. Проведена предлучевая топометрическая на компьютерном томографе Siemens: КТ топометрия, КТ планирование с использованием индивидуальных фиксирующих устройств (Mammа RX Breast Boаrd, подставка подколенная Bottom stop), оконтуривание критических органных структур, основной мишени и лимфоколлекторов. Запланировано проведение курса дистанционной лучевой терапии с модуляцией объема (VMAT) на линейном ускорителе ELEKTA INFINITY в режиме классического фракионирования: РОД = 2 Гр за фракцию, 30 фракций до СОД 60 Гр на фоне одновременной химиотерапии по схеме карбоплатин + паклитаксел.
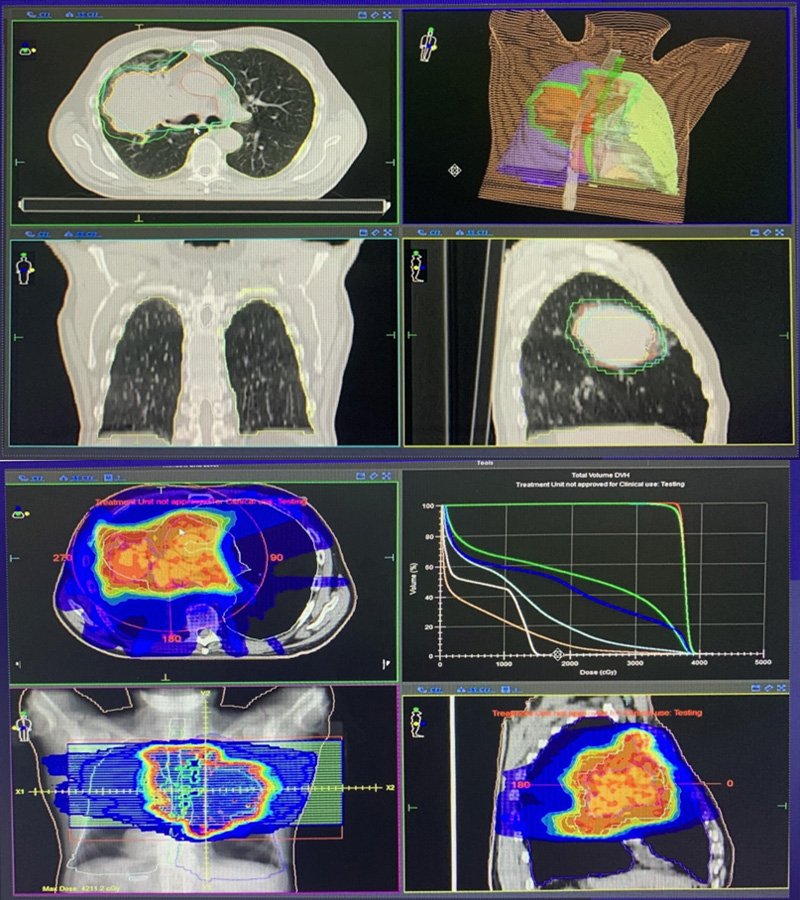
Рисунок 2. План лучевой терапии, объемы облучения.
Пациент начал лечение, получил всего 1 курс ПХТ и 18 Гр от ДЛТ, после чего было отмечено резкое ухудшение состояния: зафиксирован эпизод повышения температуры тела до 38,9°С, усиление кашля, появление одышки смешанной формы при малейшей физической активности, Sp O2 = 95%.
Определение РНК короновируса ТОРС (SARS – cov) в мазках со слизистой оболочки носоглотки методом ПЦР от 20.08.2021 показало отрицательный результат.
Выполнена КТ органов грудной клетки с целью исключения воспалительных явлений. Заключение от 30.08.2021 г.: центральный рак верхней доли правого легкого с признаками распада в опухолевом узле. Плевроапикальные, плевродиафрагмальные наслоения в обоих легких. Субплеврально в S6 левого легкого определяется единичный очаг уплотнения легочной паренхимы по типу «матового стекла» слабой интенсивности, диаметром 7 мм. Других очагов поражения не отмечается. Фиброзные изменения в обоих легких. Трахея, бронхи проходимы. Медиастинальные и периферические лимфатические узлы не увеличены. Свободной жидкости в плевральных полостях и полости перикарда не выявлено. Деструкции скелета не выявлено.
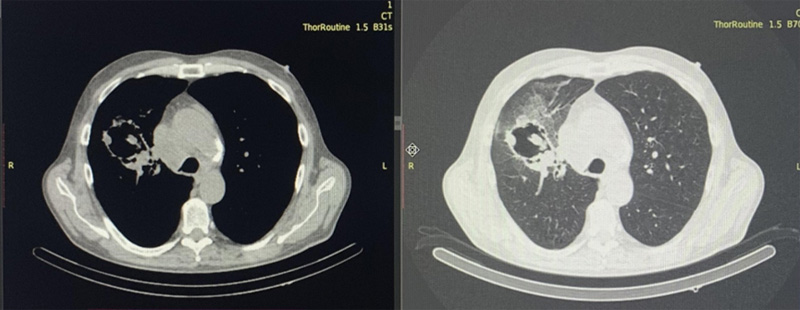
Рисунок 3. Данные КТ ОГК после 1 курса ПХТ и 18 Гр от ДЛТ. Массивный распад в опухоли.
Пациент представлен на консилиум онкологов. Заключение консилиума: учитывая распад опухоли на фоне проведения химиолучевого лечения (СОД = 18 Гр, карбоплатин + паклитаксел), наличие явлений раковой интоксикации, анемии, дальнейшее проведение специального лечения не показано. Рекомендовано: лечение симптоматическое с назначением адекватного обезболивания.
При всей сложности положения пациент оставался вполне сохранным, с желанием довести начатое лечение до конца. После обсуждения возможных рисков продолжения лечения с пациентом и его родственниками врачами отделения радиотерапии принято решение провести системную антибактериальную, противовоспалительную, антианемическую, дезинтоксикационную терапию и – при улучшении состояния больного – провести попытку доведения лучевой терапии до радикальной дозы.
На фоне лечения отмечено улучшение состояния в виде нормализации температуры тела, показателей крови, Sp O2 = 98%. Выполнена коррекция плана лечения: лекарственная терапия отменена. После оптимизирования лечебного плана продолжена ДЛТ до радикальной СОД 60 Гр на основной очаг и пораженные зоны регионального лимфооттока. Пациент Р. лечение перенес удовлетворительно, выраженных осложнений не отмечено.
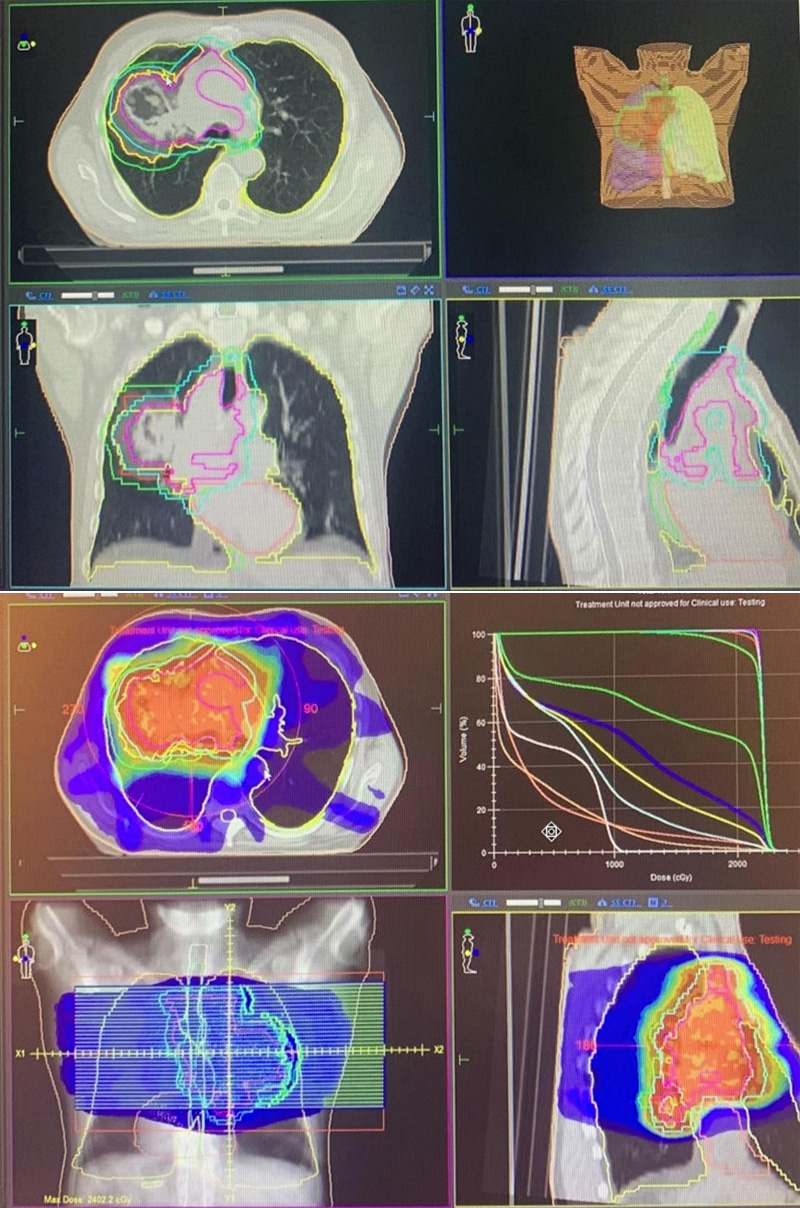
Рисунок 4. Скорректированный план лучевой терапии.
По завершении курса облучения пациент был осмотрен консилиумом онкологов 27.09.2021: рекомендовано проведение химиотерапии. С 11.10.2021 по 28.12.2021 пациент получил 4 курса ХТ по схеме паклитаксел 175-225 мг/м2 в 1-й день + карбоплатин AUC 5-7 в 1-й день; цикл 21 день.
Контрольное обследование было проведено сразу по завершении курса радикального лечения (последовательной лучевой и химиотерапии).
КТ органов грудной клетки от 28.12.2021 продемонстрировала стабилизацию процесса.
Пациент заочно консультирован в ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России 12.01.2022: учитывая отсутствие признаков прогрессирования заболевания в настоящее время, можно рекомендовать поддерживающую терапию дурвалумабом в течении 1 года до появления признаков прогрессирования заболевания или непереносимой токсичности. C 15.02.2022 г. по 21.04.2022 г. проведено 5 курсов поддерживающей ИТ по схеме: sh 087, дурвалумаб (ИМФИНЗИ) 10 мг/кг в 1-й день; цикл 14 дней.
Контрольная КТ ОГК от 25.04.2022 г. продемонстрировала отрицательную динамику в виде увеличения размеров опухоли. В результате пациент до июля 2022 г. получал 3 курса ПХТ 2 линии по схеме доцетаксел 60-100 мг/м2 в 1-й день; цикл 21 день. Последующая КТ ОГК от 04.08.2022: в сравнении с КТ ОГК от 25.04.22 г. отмечено увеличение размеров образования в правом легком на 10 мм, появление жидкости в плевральной полости справа, появление очагов в левом легком; ВГЛУ без выраженной динамики.
Консультирован заочно в ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России от 17.08.2022 г.: учитывая ранее проведенное лечение, распространенность заболевания, общее состояние пациента (ECOG 2), можно поддержать решение о проведении монотерапии винорельбином до клинического прогрессирования заболевания или непереносимой токсичности.
С 17.08.2022 г. пациент начал получать навельбин по схеме 90 мг внутрь, в 1, 8, 15 дни, но, увы, продолжал прогрессировать: были выявлены метастазы в правом легком, двусторонний гидроторакс, литическая деструкция 4 ребра справа (по данным КТ ОГК от 26.10.2022 г.), продолженный рост опухоли со сдавлением правой стенки нижней трети трахеи, парезом правой голосовой связки. В итоге 02.11.2022 г. он был осмотрен междисциплинарным консилиумом врачей ГБУЗ «ООД», рекомендована симптоматическая терапия. В тяжелом состоянии за счет раковой интоксикации 02.11.2022 г. пациент был госпитализирован в отделение паллиативной помощи, где проводилась комплексная посиндромная коррекция состояния, правда без эффекта, и 18.11.2022 г. пациент скончался.
Да, мы прекрасно осознаем, что прогноз пациента изначально был плохой. Есть мнение многих авторов, что опухоль с распадом имеет совершенно иное биологическое поведение, нежели опухоль без распада. Сам факт наличия распада зачастую становится препятствием для наших коллег – радиотерапевтов, химиотерапевтов – для начала или продолжения начатого лечения. Однако это осложнение опухолевого процесса, которое встречается не так уж редко (6-20% случаев по данным разных авторов), не является абсолютным противопоказанием для продолжения лечения, главное – правильно взвесить все риски возможных осложнений. Да, к сожалению, нам не удалось добиться длительной ремиссии у нашего пациента. Однако пациент, тем не менее, перешагнул 1-годичный порог выживаемости при изначальном массивном местнораспространенном процессе, все это время оставался сохранным и даже был работоспособен. И наш случай показывает, что в современных условиях у докторов есть возможности продлить жизнь пациенту, есть возможности биться до последнего – биться до конца, даже когда случай выходит за грани стандартов.