24.10.2016

В настоящее время именно мультимодальный подход – неоадъювантное химиолучевое лечение с последующей радикальной операцией – принят большинством ученых как стандарт лечения местнораспространенных опухолей таких локализаций, как рак пищевода и рак прямой кишки, по причине лучших показателей частоты полной регрессии, R0 резекций и локального контроля, что коррелирует с общей выживаемостью. Неоднократно показано, что повышение частоты полной регрессии улучшает отдаленные результаты лечения и даже способно отражать картину возможного будущего рецидива заболевания: у пациентов с достигнутым полным ответом на проведенное лечение впоследствии чаще наблюдается отдаленное метастазирование, нежели локальный рецидив. Однако как для оценки клинического ответа на проведенное химиолучевое лечение, так и для реализации максимально возможного патоморфологического ответа требуется время. Недаром, согласно методологии проведения научных клинических исследований с включением лучевой терапии, оценивать степень регрессии опухоли после облучения либо химиолучевого лечения желательно не ранее чем через 2 месяца. Ни рак пищевода, ни рак прямой кишки не относятся к опухолям с очень высокой радиочувствительностью, и для реализации лечебного эффекта требуется определенный промежуток времени.
За последние полтора-два десятилетия химиолучевое лечение рака пищевода и прямой кишки прочно вошло в повседневную практику в качестве компонента тримодального лечения. Каким должен быть оптимальный интервал между неоадъювантным этапом и операцией – в этом вопросе единого мнения среди исследователей не наблюдается. Более того, в последнее время было представлено несколько солидных исследований с выводами, порой весьма отличающимися друг от друга.
Традиционно принято выдерживать интервал в 6-8 недель между неоадъювантным этапом лечения и операцией. На практике же данные временные промежутки варьируют в гораздо больших пределах – от 2 недель до 3 месяцев.
В отношении рака пищевода по данному вопросу опубликовано несколько статей за последние 5-6 лет, являющих собой как ретроспективные анализы, проспективные работы, либо представляющих отдельные аспекты в рамках крупных рандомизированных исследований, в частности, CROSS trial 2015 года. Так, в своем ретроспективном анализе 2010 года итальянские авторы Ruol et al. [1], разделив 129 больных на две группы (А – операция в сроки до 45 дней после неоадъювантного лечения и В – позже 45 дней), продемонстрировали улучшение показателей общей 5-летней выживаемости в группе В (42,6% против 33,1%), особенно если удавалось достигнуть R0 резекции (56,3% против 37,8% в группе А), хотя без статистической достоверности. При этом риск локального рецидива был достоверно ниже в группе отсроченной операции (25% против 48,3%, p=0,02).
Американские авторы в проспективном исследовании сравнивали прежде всего частоту возникновения периоперационных осложнений, а потом уже патоморфологический ответ и общую выживаемость [2]. Каких либо значительных отличий в плане продолжительности операции, кровопотери, несостоятельности анастомоза и числа периоперационных осложнений в целом между двумя группами больных, оперированных в пределах 8 недель после неоадъюванта или позже, отмечено не было. Более того, процент патоморфологического ответа и выживаемость оказались также схожими, что позволило авторам сделать вывод о безопасной возможности отсрочить операцию и свыше 8 недель, если пациент еще не полностью восстановился после химиолучевого лечения.
Промежуточный анализ авторов рандомизированного исследования CROSS [3] также продемонстрировал, что «передышка» в 7-8 недель несет статистически достоверное (p=0,0004) увеличение процента полного патоморфологического ответа, хотя и с небольшим ростом риска послеоперационных осложнений. Но, в любом случае, если есть необходимость пролонгировать период ожидания свыше 8 недель по состоянию больного – эта стратегия может быть вполне приемлема.
Однако крупный ретроспективный анализ 2016 года от бельгийских авторов, основанный на результатах лечения 4284 больных аденокарциномой пищевода (данные были взяты из Национального ракового регистра), получивших неоадъювантное химиолучевое лечение и впоследствии прооперированных за период с 2003 по 2011 гг., явился своеобразной ложкой дёгтя для приверженцев тактики отсроченной операции [4]. Разделив все случаи на 4 группы по интервалам до операции (до 5 недель, от 5 до 7 недель, от 7 до 9 недель и свыше 9 недель) и проанализировав результаты средней и 5-летней выживаемости, авторы продемонстрировали ухудшение показателей по мере увеличения дооперационного промежутка времени. Так, медиана выживаемости составила 35,5, 35,2, 34,1 и 28,2 месяца соответственно, а 5-летняя выживаемость – 35,0%, 32,3%, 30,9% и 29,1% соответственно. При этом процент полных патоморфологических регрессий, действительно, возрастал в случае более длительного периода ожидания операции, но, по мнению авторов, это не влияло на отдаленные результаты лечения.
По данной проблеме существует и мета-анализ на основе результатов 5 исследований с общим количеством больных плоскоклеточным раком и аденокарциномой пищевода, составившим 1016 человек [5]. В нем временным «водоразделом» стал промежуток в 7-8 недель после проведенного неоадъювантного химиолучевого лечения. Авторы продемонстрировали, что процент полных патоморфологических ответов, послеоперационных осложнений и частоты несостоятельности анастомозов был примерно одинаков в обеих группах, но при этом показатели 2-летней выживаемости оказались достоверно хуже в группе более долгого интервала (p=0,01). Основной вывод, следующий из вышесказанного: необходимо больше проспективных исследований, поскольку на данный момент делать определенные выводы рано. Видимо, в отношении рака пищевода научный мир пока остается на прежних позициях – оперативное лечение желательно выполнять в сроки 4-8 недель: не позднее, дабы не ухудшить показатели общей выживаемости, но и не ранее во избежание послеоперационных осложнений и смертности пациентов, не восстановившихся после неоадъювантного лечения.
В случае рака прямой кишки стремление достичь большего процента полных патоморфологических регрессий после неоадъювантного лечения (что ассоциировано с лучшими отдаленными результатами) привело к пролонгированию интервала вплоть до 11-12 недель. По данной проблеме существует немало как ретроспективных, так и проспективных исследований. Так, Petrelli и соавторы на основании анализа результатов 13 работ, включающих 3584 пациентов, отметили, что удлинение интервала свыше традиционных 6-8 недель достоверно увеличивает частоту pCR с 13,7% до 19,5%, при этом показатели общей и безрецидивной выживаемости, а также частота R0 резекций и сфинктеросохраняющих операций были примерно одинаковы в обеих группах [6].
Результаты 15 ретроспективных исследований (с общим количеством больных 4431) постарались обобщить в своем мета-анализе 2016 года Wang с соавторами [7], подтвердив, что частота отмеченных полных патоморфологических ответов действительно значительно выше после 7-8 недель, нежели после оперативных вмешательств, проведенных в более короткие сроки (p<0,01). Однако более долгая отсрочка операции не приводила к повышению pCR и не выражалась в улучшении показателей локального контроля или общей выживаемости (см. рисунок).
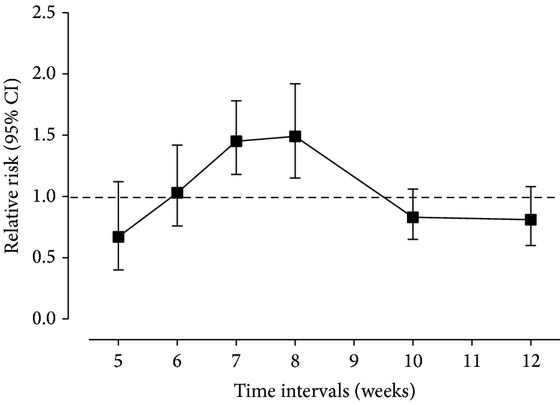
Рисунок. Частота патоморфологических ответов в зависимости от интервала
между неоадъювантным химиолучевым лечением и операцией (Wang) [7].
Авторы недавней публикации в журнале Американского Колледжа хирургов (ретроспективные результаты лечения 11760 больных со II и III стадией рака прямой кишки) напрямую обозначают интервал в 8 недель (56 дней) после неоадъювантного химиолучевого лечения как наиболее приемлемый в плане наибольшей вероятности развития pCR и частоты R0 резекций [8].
Наконец, в июле 2016 года в Journal of Clinical Oncology были опубликованы столь ожидаемые результаты мультицентрического рандомизированного исследования III фазы GRECCAR6, в котором авторы сравнили результаты лечения 265 больных, ожидавших операцию после химиолучевого лечения в течение 7 или 11 недель [9]. За первичную конечную точку был принят полный патоморфологический регресс, при этом исследователи не обнаружили статистически достоверной разницы в частоте pCR (15,0% против 17,4% для 7 и 11 недель соответственно, P=0,5983). Однако процент осложнений был гораздо выше в группе 11 недель (32,8% против 19,2%; P=0,0137), что не могло не отразиться на качестве мезоректумэктомии (78,7% полных мезоректумэктомий против 90% в группе 7 недель; P=0,0156).
Похоже, на данном этапе большинство исследователей вновь отдает предпочтение более традиционному интервалу 7-8 недель между неоадъювантным химиолучевым лечением и операцией, впрочем, не забыв упомянуть при этом, что и излишняя спешка в данной ситуации представляется неуместной.
Литература: