Новости онкологии Прочти об этом раньше, чем твой пациент
27.03.2024
Применение лекарственной терапии на предоперационном или послеоперационном этапах в рамках комбинированного лечения местнораспространенного немелкоклеточного рака легкого (НМРЛ) давно стало стандартным подходом. В то же время локализованные стадии представлены более гетерогенной группой пациентов, требующей дополнительной оценки ряда молекулярно-генетических характеристик для идентификации пациентов с повышенным риском прогрессирования заболевания и назначения соответствующей терапии. Одним из возможных направлений подобной диагностики является определение циркулирующей опухолевой ДНК (цоДНК), что уже показало свою высокую предиктивную и прогностическую эффективность при колоректальном раке (DYNAMIC trial, [1]). Однако возможности опухоль-агностического применения данного маркера пока мало изучены.
В январе 2024 года были опубликованы результаты систематического обзора и метаанализа, направленного на оценку прогностического значения предоперационного выявления цоДНК у пациентов с I-III ст. резектабельного НМРЛ [2]. Работа включила данные 11 исследований и 1068 пациентов, среди которых определение статуса цоДНК проводилось с помощью секвенирования нового поколения (Next-generation sequencing, NGS), а в качестве первичных конечных точек были выбраны показатели общей выживаемости (ОВ) и выживаемости без прогрессирования (ВБП).
Авторы показали, что выявление цоДНК на предоперационном этапе является важным предиктивным фактором, коррелирующим со стадией заболевания, определяющим его прогноз и эффективность адъювантной терапии. Так, по данным 6 исследований, циркулирующая опухолевая ДНК экспрессировалась у 27,9% пациентов с I-II ст. (163/584) и 63% пациентов с III ст. (85/135). При этом при I-II ст. позитивная цоДНК ассоциировалась с достоверным ухудшением показателей ОВ (ОР 2,60; I2=0%) и ВБП (ОР 2,84; I2=0%), а при III ст. подобной зависимости выявлено не было (рис.1). В то же время анализ показателей выживаемости пациентов без дополнительной стратификации по стадии заболевания не только подтвердил снижение выживаемости без прогрессирования, но и показал ухудшение ОВ в общей популяции пациентов (ОР 2,77; 95% ДИ 1,67-4,58; I2=0%).
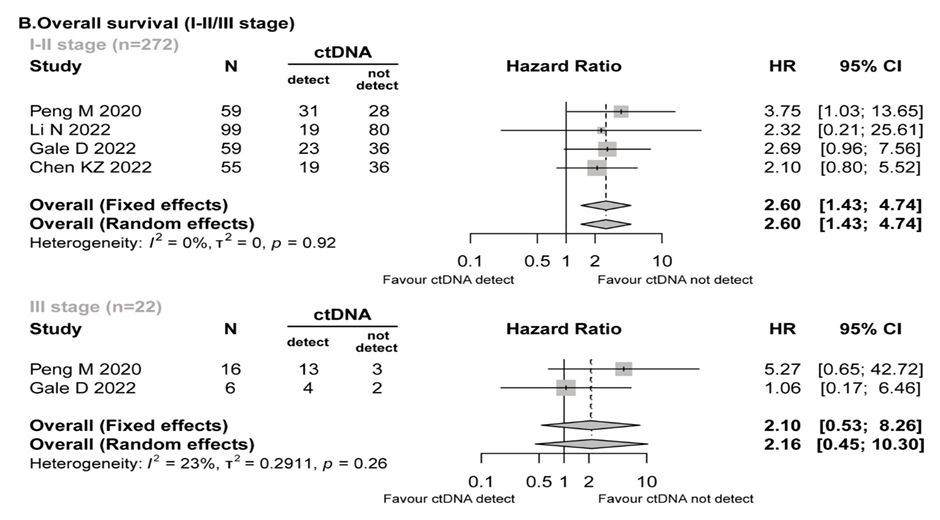
Рисунок 1. Влияние положительной цоДНК перед операцией на общую выживаемость при I-II и III ст. НМРЛ.
В дополнение к этому в 4 исследованиях оценивалось влияние цоДНК на эффективность адъювантной химиотерапии (АХТ). Было выявлено, что проведение АХТ ассоциировалось с достоверным улучшением выживаемости без прогрессирования (ОР 0,39; 95% ДИ 0,22-0,67; I2=2%) в группе положительной предоперационной цоДНК (103/156, 66,03%) и не коррелировало с ВБП (ОР 1,55; 95% ДИ 0,77-3,15; I2=43%) у пациентов без экспрессии данного маркера (рис.2). Анализ общей выживаемости в данном контексте не проводился в связи с малым объемом клинических данных.
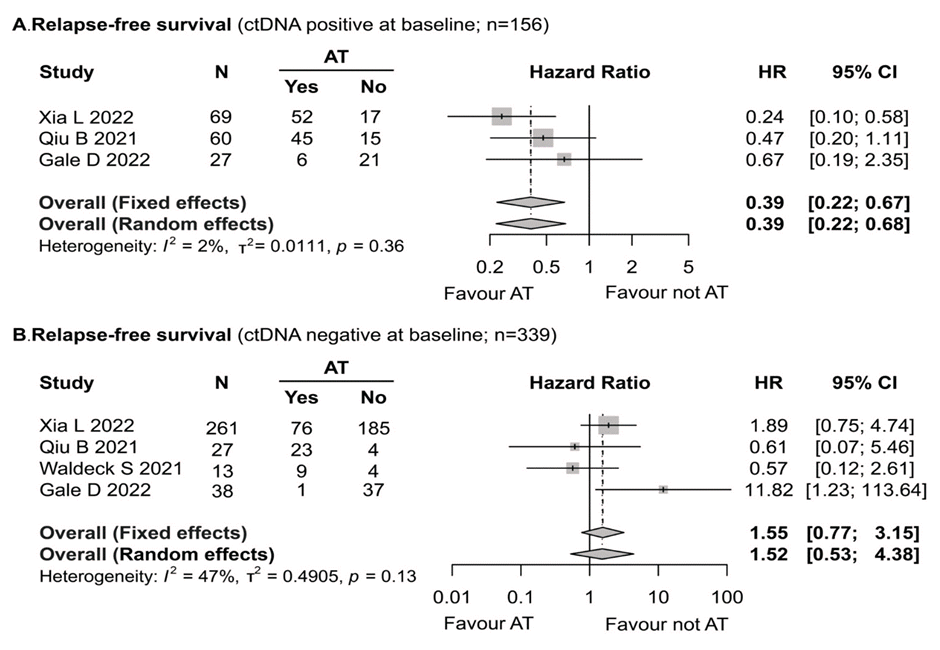
Рисунок 2. Влияние АХТ на выживаемость без прогрессирования в зависимости от статуса цоДНК.
Прогностическое значение цоДНК также зависело от гистологической формы заболевания. По данным 7 включенных работ, цоДНК определялась с разной вероятностью при аденокарциноме (118/551, 21,42%) и прочих вариантах НМРЛ (54/99, 54,55%), а ее негативное прогностическое значение для показателей ОВ (ОР 3,52; 95% ДИ 1,91-6,49; I2=0%) и ВБП (ОР 3,46; 95% ДИ 2,37-5,05; I2=0%) отмечалось лишь у пациентов с аденокарциномой легкого (рис.3).
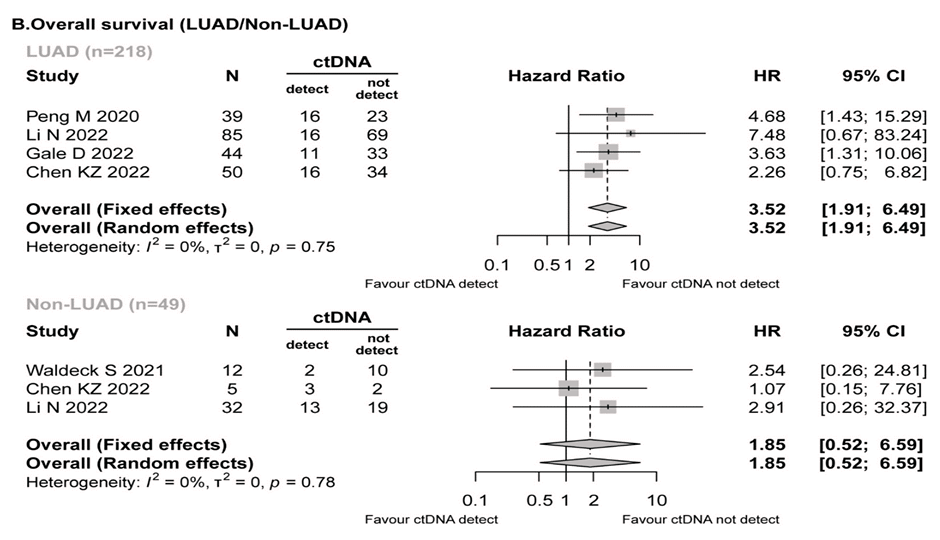
Рисунок 3. Влияние цоДНК на общую выживаемость при аденокарциноме легкого (LUAD) и прочих гистологических вариантах (non-LUAD).
Метаанализ демонстрирует клиническую применимость определения статуса цоДНК при НМРЛ и открывает дорогу для будущих проспективных исследований этого направления. Однако ряд вопросов остается без ответов. Например, имеет ли прогностическое значение временной интервал, в который производится определение цоДНК, и не изменится ли он при ликвидации цоДНК после хирургического вмешательства? Так, авторы другого опубликованного в 2022 году метаанализа пришли к выводу, что идентификация данного маркера в течение 3-14 дней после операции обладает большей предиктивной чувствительностью по сравнению с предоперационным выявлением [3]. Не меньший интерес вызывает отсутствие корреляции между показателями выживаемости и экспрессией цоДНК у пациентов с плоскоклеточным раком легкого. Авторы аргументируют подобные результаты тем фактом, что плоскоклеточный рак в большей мере ассоциируется с возникновением местных рецидивов, в то время как цоДНК чаще служит фактором риска гематогенной диссеминации, более характерной для аденокарциномы, что могло привести к большему числу ложно-негативных результатов при математической и статистической обработке данных. Однако подобное объяснение не может служить поводом как для активного применения определения цоДНК, так и для отказа от него, что мотивирует дальнейшее изучение искомой методики.
Таким образом, определение цоДНК при различных злокачественных новообразованиях (в частности, при НМРЛ) сохраняет свою диагностическую актуальность и может привести в будущем к уменьшению значимости клинических факторов риска с увеличением роли цоДНК-ориентированного назначения адъювантной терапии.
Источники:
Материал подготовил И.М. Боровков